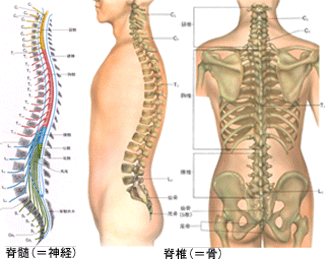
脊椎外科センター|フジ虎ノ門整形外科病院
脊椎外科センター
Spine Surgery Center
脊椎外科センター|フジ虎ノ門整形外科病院
一人ひとりに合ったオーダーメイドの治療を
腰痛・下肢痛や首・肩・うでの痛みしびれ、歩行困難や手の使いづらさなどでお困りの方は多いと思います。
当センターでは、
- ①原因の診断
- ②適切な治療法の選択
- ③再発予防
という一連の流れで治療を考えています。
① 原因の診断
たとえば腰痛でも年齢や性別、仕事内容、スポーツ習慣の有無、筋肉量や柔軟性の程度によって原因は千差万別です。
これはレントゲンや CT、MRI などの画像診断だけではわからない部分が多く、時間をかけて問診を行うことが重要です。
その上で必要な画像撮影を行い、原因を突き止めて診断を行います。
② 適切な治療法の選択
まず、内服や理学療法(リハビリテーション)、神経ブロック、東洋医学治療(鍼伮)などの保存療法を行い、改善がない場合にはじめて手術を検討します。手術方法も種々ありますが、骨の強さや仕事内容、スポーツなどを考慮して相談しながら選択していきます。最新の内視鏡手術(PED:後述)では、わずか 8-9mm の切開で直径 7-8mm のカメラを用いての手術が可能です。術後も早ければ 2-3 日での退院も可能となっていきます。
主な治療法、術後の経過観察についてはこちら
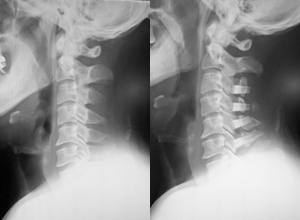
PED(Percutaneous Endoscopic Discectomy)
この手術を行っている病院は静岡県東部地域はもとより、県内の範囲を超え、国内でも数えるほどしかありません。
PED について
③再発予防
症状が改善すると元の活動に復帰していくわけですが、症状が出たもともとの原因がある場合が多く、原因を考えた上での再発予防の意識を持ってもらうことが大切です。筋肉が弱く柔軟性が低下している場合は、ストレッチと筋肉トレーニングの習慣を。仕事環境で姿勢が悪くなっている場合は、パソコンモニター高さの適正化や椅子の変更など環境整備を。重労働が多い場合は、作業動作の改善やコルセットの使用などをアドバイスし、再発予防に努めていきます。
①②③の内容から、治療は一人ひとり異なる “オーダーメイド “であることがお分かりいただけると思います。
医師と患者さんはパートナー
当センターでは、医師と患者さんに上下関係はありません。治療というものは、医者が治療を与えるわけでもなく、患者さんが注文するわけでもありません。医者と患者さんの関係は、痛み・しびれや運動障害というものに対して、共に向かっていくパートナーと考えています。お互いのコミュニケーションを通して原因を突き止め、数多くの治療法の中から最適なものを選択し、共に治療を行っていくのです。病院に来て診察室に入ると、どうしても緊張してしまう方もおられると思いますが、十分なコミュニケーションは最適な治療法を決める上でとても大事です。できるだけリラックスして会話ができるよう努めています。
変形性脊椎症、脊柱管狭窄症、椎間板ヘルニア、腰椎分離症、脊椎辷り症、後縦靱帯骨化症、黄色靱帯骨化症、外傷・腫瘍・その他
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日 |
| 9:00~12:00午前外来 |
◎土田隼太郎 (10:00〜12:00)初診は要予約 |
◎牟田智也 | ◎牟田智也 |
◎土田隼太郎 (第2・4週の10:00〜12:00、再診のみ) |
土田隼太郎 (初診は要予約) |
||
| 16:00~18:00午後外来 |
◎牟田智也 (14:00~) |
※ ◎は予約のみとなっております。
外来担当表は左右にスクロールできます。
-
- 名前
- 土田 隼太郎(ツチダ シュンタロウ)
- 科目
- 整形外科
- 専門
- 脊椎外科
- 役職
- 理事長・院長
- 経歴
- 浜松医科大学 2002(平成14)年卒
- 実績・
資格 - 日本整形外科学会認定
整形外科専門医
脊椎脊髄病医
脊椎内視鏡下手術・技術認定医(3種・経皮的内視鏡下脊椎手技)
日本脊椎脊髄病学会外科学会認定
脊椎脊髄外科指導医
日本脊椎脊髄神経手術手技学会 会員
日本内視鏡低侵襲脊椎外科学会 会員
- 趣味
- 釣り、バスケ
-
-
- 名前
- 牟田 智也(ムタ トモヤ)
- 科目
- 整形外科
- 専門
- 脊椎外科
- 経歴
- 順天堂大学 1992(平成4)年卒
- 実績・
資格 - 日本整形外科学会認定
整形外科専門医
リウマチ医
スポーツ医
脊椎脊髄病医
運動器リハビリテーション医
脊椎内視鏡下手術・技術認定医(3種・経皮的内視鏡下脊椎手技)
日本脊椎脊髄病学会認定
脊椎脊髄病指導医
日本温泉気候物理医学会認定
温泉療法医
日本旅行医学会認定医
-
1年間の手術病例と手技(令和2年1月~令和2年12月)
手術件数合計 516件
-
疾患名 件数 頚椎椎間板ヘルニア 7件 頚椎症 28件 頚椎後縦靱帯骨化症 0件 腰椎椎間板ヘルニア 184件 変型性腰椎症(腰部椎管狭窄症) 238件 腰椎すべり症 3件 外傷・腫瘍・その他 56件 -
術名 件数 頚椎前方固定術 6件 頚椎後方アプローチ 20件 腰椎椎間板ヘルニア摘出術
(頚椎椎弓形成術、後方固定術)16件 腰椎椎弓切除術 191件 腰椎椎体間固定術 43件 制動術・後方固定術 61件 PED 175件 その他 4件
薬物療法
病態に合わせて、できるだけ効果が高く、できるだけ副作用の少ない薬剤を選んでいきます。
- ■消炎鎮痛剤
- ■血流改善薬
- ■神経に直接作用するクスリ
- ■漢方薬 など
神経ブロック療法
神経に直接薬剤を届かせる方法で、神経の炎症を抑えて痛みを軽減させることにより、痛みの悪循環から脱することを目指します。
内服薬より少ない薬剤の量で効果が期待できます。
- ■硬膜外ブロック
- ■星状神経節ブロック
- ■神経根ブロック
- ■トリガーポイントブロック など
運動療法(リハビリテーション)
痛みの原因は、骨や軟骨、神経といった画像に映る異常ばかりではありません。実は、背骨を支えるのに重要な筋肉の機能が低下していることが非常に多いのです。これは、筋肉量が多いアスリートでも、肉体労働者でも、デスクワーク中心の方であっても、それぞれに特徴的な機能低下がみられます。
当院ではリハビリテーションに力を入れており、総勢約 70 名の理学療法士が治療を行います。筋肉の機能を改善させ、効率よく使うことで驚くほど腰痛が改善されることがよくあります。
リハビリテーションセンターはこちら
東洋医学治療
西洋医学と東洋医学の融合が最近注目されています。お互いの縄張りがあるのではなく、お互いの良いところを尊重しあうことで、足りない部分を補います。
- ■マッサージ
- ■鍼治療
- ■お灸
東海医学室はこちら
手術療法
-
上記の治療法を行っても改善しない病態がある場合は、根本的な治療として手術療法を考えます。
背骨には- ①からだを支える機能
- ②神経を保護する機能
以上2点があり、手術内容も神経の圧迫を取り除く除圧(②を改善)と、支える機能を回復させる再建(①の改善)の組合せで考えます。
-
腰椎(ようつい)の手術方法
椎間板ヘルニア摘出術(ついかんばんへるにあてきしゅつじゅつ)
・経皮的内視鏡下椎間板ヘルニア摘出術(PED)
・内視鏡下椎間板ヘルニア摘出術(MED)
・顕微鏡下椎間板ヘルニア摘出術(Microscopic Discectomy)
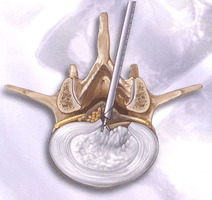
PED(Percutaneous Endoscopic Discectomy)について
PED(Percutaneous Endoscopic Discectomy)とは、 直径7-8㎜の細い内視鏡を用いて行う手術です。現在行われているヘルニアを直接確認して切除する手術法の中では、 最も傷が小さく(8-10㎜)、筋肉のダメージがほとんどありません。 麻酔が醒めたら当日でも歩行が可能です。入院期間が短く(2-7日間)、 早期の社会復帰も可能な手術です。
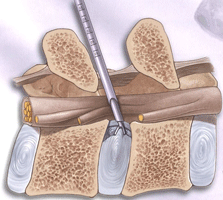
■後ろからのアプローチ
■横からのアプローチ
■PEDに使用する内視鏡と手術機器
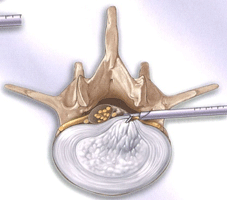
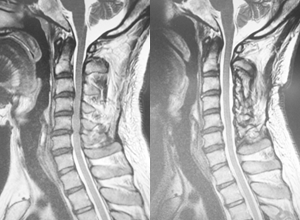
除圧術(じょあつじゅつ)
脊柱管狭窄症などが対象になります。約2-3㎝の切開で、顕微鏡や内視鏡を用いて神経の除圧を行います。
ほとんどの方が翌日より歩行し、術後7日程度での退院が可能です。
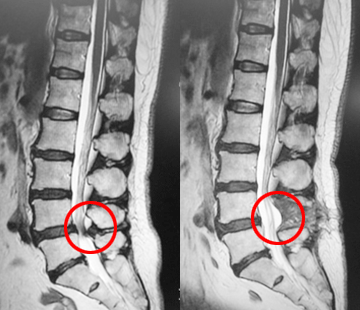
▲神経(=硬膜)の圧迫が十分に取れています。
除圧+制動術〔ほどほどの補強〕
脊柱管狭窄症や椎間板ヘルニア、靭帯骨化症など幅広い疾患に不安定性を伴うものが対象となります。
約7-8㎝の切開で顕微鏡を用いて神経を除圧した後に、金具を用いた補強を行います。
グラついている部位をほどほどの動きに抑えて安定させます。不安定性がある場合は、除圧だけを行った場合と比べて長持ちします。
ほとんどの方が翌日より歩行し、術後7日以降の退院が可能です。
-
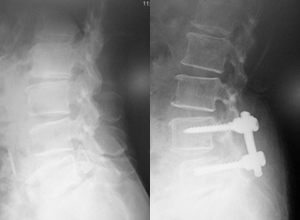
▲スクリューが体の動きに応じて若干動きながら支えます。
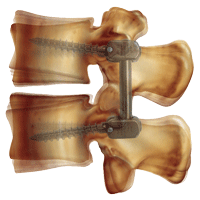
-
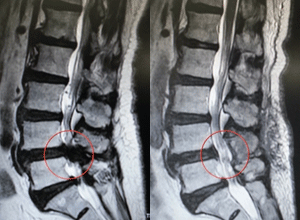
▲神経(=硬膜)は十分に圧迫が取れ、適度に補強されています。
除圧+固定術〔強固な補強〕
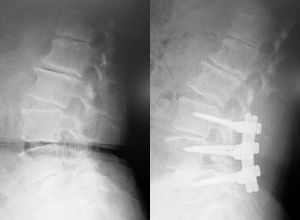
脊柱管狭窄症や椎間板ヘルニアや、腰椎分離症や腰椎不安定症など、 神経の圧迫に加えて脊椎がかなりグラついている病態が対象となります。顕微鏡や内視鏡などで神経の除圧を行った後に、 椎体と椎体の間にケージという支えと移植用の骨を設置し、 スクリューで固定する方法です。以前は15㎝程の切開が必要でしたが、 現在はMIS-TLIFといった低侵襲の方法を行っており、 皮膚切開も4-5㎝で出血量も少なく、筋肉のダメージも少ない方法です。
ほとんどの方が術翌日か翌々日に歩行を開始し、 10-14日前後での退院が可能です。
-
-
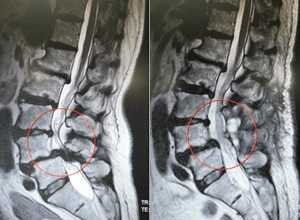
▲神経(=硬膜)の圧迫は解除され、十分に補強されています。
頚椎(けいつい)の手術方法
椎弓形成術(ついきゅうけいせいじゅつ)-片開き式(K-method)/縦割式
頚椎症性脊髄症や頸椎後縦靭帯骨化症、椎間板ヘルニアなどが対象となります。
人工骨スペーサーを用いて頸椎の神経の通り道を全体的に拡げる方法で、 一度に4-5か所の神経圧迫を解除することができます。
ほとんどの方が術翌日より歩行を開始し、7日目以降の退院が可能です。
■K-method
現在行われている頸椎手術の中で、最も皮膚切開が小さく(約3㎝) 負担の少ない方法です。頸椎を支える筋肉のダメージが少なく、 術後の筋肉機能低下による痛みや姿勢の悪化が少ないといわれています。
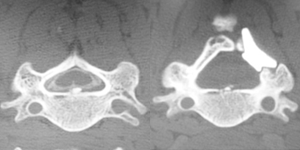
▲狭くなった神経の通り道(=脊柱管)が広くなり、神経(=脊椎)の圧迫がとれています。
後方椎間孔拡大術
脊椎神経が頚椎の出口(=椎間孔)で圧迫される病態(椎間板ヘルニア、神経根症)が対象となります。
2.5-3.0cmの切開で顕微鏡を用いて神経の出口の一部を削り、神経の圧迫を解除します。 筋肉や骨を操作する範囲が非常に狭いため、手術後の痛みが少ないのが特徴です。
ほとんどの方が翌日より歩行し、4-7日間での退院が可能です。
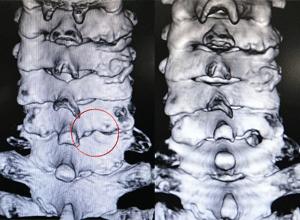
▲神経の出口(=椎間孔)が拡がり、神経の圧迫が解除されます。
前方除圧固定術
頸椎椎間板ヘルニアや頸椎後縦靭帯骨化症などが対象となります。 顕微鏡や内視鏡を用いて神経を除圧し、 頸椎を支えるためにケージとプレートを用いて固定します。
ほとんどの方が術翌日より歩行開始し、7日目以降の退院が可能です。 痛みの改善が非常に早いのが特徴です。
-
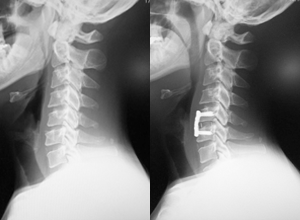
-
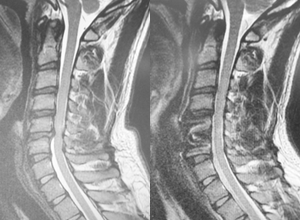
▲神経(=脊髄)の圧迫が十分に取れ、金具で補強されています。
胸椎(きょうつい)の手術方法
黄色靭帯骨化症手術(おうしょくじんたいこっかしょう)
骨化した靭帯によって高度に圧迫されている脊髄の圧迫を取り除く手術です。
非常に難易度が高い手術ですが、神経モニタリング機械で監視し、 顕微鏡や内視鏡で丁寧に操作を行うことで、 ひどい麻痺が発生したことはほとんどありません。
ほとんどの方が術翌日より歩行を開始し、7日目以降に退院が可能です。
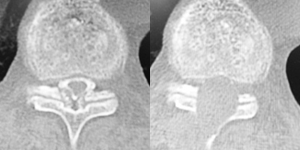
▲黄色靭帯骨化が切除され、神経(=脊髄)の圧迫が十分に取れています。
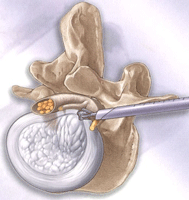
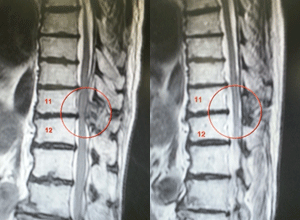
経皮的椎体形成術(けいひてきついたいけいせいじゅつ)(BKP)
骨折した椎体の内部にセメントを注入して補強する方法です。
約5㎜の切開が2か所と、非常に負担の少ない方法です。
専用の機材を用いるためトレーニングを受けた医師のみが行える手術です。
ほとんどの方が当日か翌日より歩行を開始します。
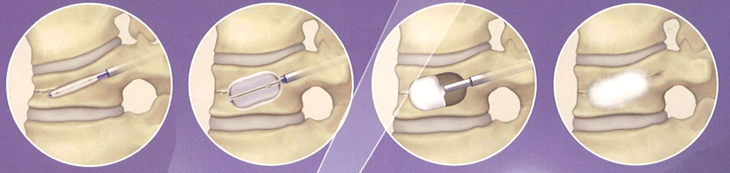
▲骨(=椎体)の中で風船をふくらませ、できた空間にセメントを注入して骨折した骨(=椎体)をくっつけます。
脊椎矯正固定術
セメントだけでは支えきれない場合にこの方法を行います。
スクリュー挿入による固定を行いますが、スクリューの挿入部だけを約2㎝の切開する手技で行います。
術後はギプスやコルセットで外固定を行い、慎重にリハビリを進めます。
入院期間は3-4週間と比較的長めです。
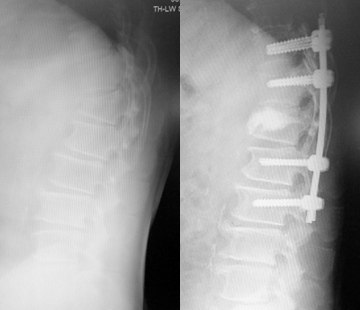
▲骨折した骨(=椎体)にセメントが注入され、さらに金具で補強されています。
脊髄腫瘍切除術
腫瘍により脊髄・脊椎神経が圧迫されて症状が出ます。 主に良性の腫瘍の摘出を行っています。
翌日から歩行し、1週間程度で退院される方が多いです。
脊椎(頚椎~腰椎は、主に骨(椎体)と軟骨(椎間板、関節軟骨)でからだを支える役割があり、椎間板を始めとして消耗品で構成されています。
手術は神経の除圧と支え補強を目的として行いますが、軟骨である椎間板の部分は再生しません。
故障した自動車を修理するといった方がわかりやすいでしょうか?
そういうわけで、修理した部分やそれ以外の消耗してきた部分をより長持ちさせるためには、術後もメンテナンスが大事になります。メンテナンスのやり方次第で、耐用年数は変わってくるのです。
術後は定期健診とリハビリテーションの 2 つを行っていきます。
定期健診は、症状の経過や、筋力・同さのチェック、画像検査などを行います。
術後1か月、3か月、6か月、1年とそれ以降も1年ごとに経過をチェックしていきます。
リハビリテーションは、入院中のリハビリに引き続き、自宅での自主トレーニングを行います。
筋力維持やストレッチでの柔軟性維持が非常に重要になります。
また、普段の仕事や日常生活での動作や姿勢・体勢も耐用年数に影響してきます。
このように、脊椎の治療は1回きりで完了しない場合も多いので、治療法を考えていくときに
- ① いかに治療の負担を少なくできるか
- ② いかに長持ちするか
この2つを同時に考えながら決めていくことを心掛けています